Usługi podologiczne
Nasz gabinet zajmuje się diagnostyką oraz leczeniem schorzeń stóp. Oferujemy profesjonalne i bezpieczne zabiegi podologiczne dla osób m.in. z nadmiernym rogowaceniem skóry stóp, grzybicą stóp i paznokci, bolesnymi odciskami, wrastającymi paznokciami oraz pękającymi piętami. Przeprowadzamy także bezbolesną rekonstrukcję płytki paznokcia oraz leczenie nadpotliwości stóp. Ofertę naszych usług uzupełnia pedicure specjalistyczny.
Z zabiegów podologicznych przede wszystkim powinny korzystać osoby z ograniczoną sprawnością ruchową, pacjenci dotknięci chorobami skóry, kości i stawów oraz chorobami przemiany materii (takimi jak cukrzyca czy reumatyzm). Zabiegi te są również wskazane dla osób z wadliwym ustawieniem stóp i deformacjami palców (haluksami, palcami krogulczymi), a także z dolegliwościami w obrębie stóp, takimi jak: odciski, modzele, brodawki, wrastające lub grzybicze paznokcie oraz pęknięcia skóry na piętach.
Profesjonalne zabiegi terapeutyczne w gabinecie podologicznym to także sposób na w pełni bezpieczne upiększenie stóp i zadbanie o ich doskonałą kondycję, co pozwala zapobiegać powstawaniu wielu wymienionych wyżej schorzeń.
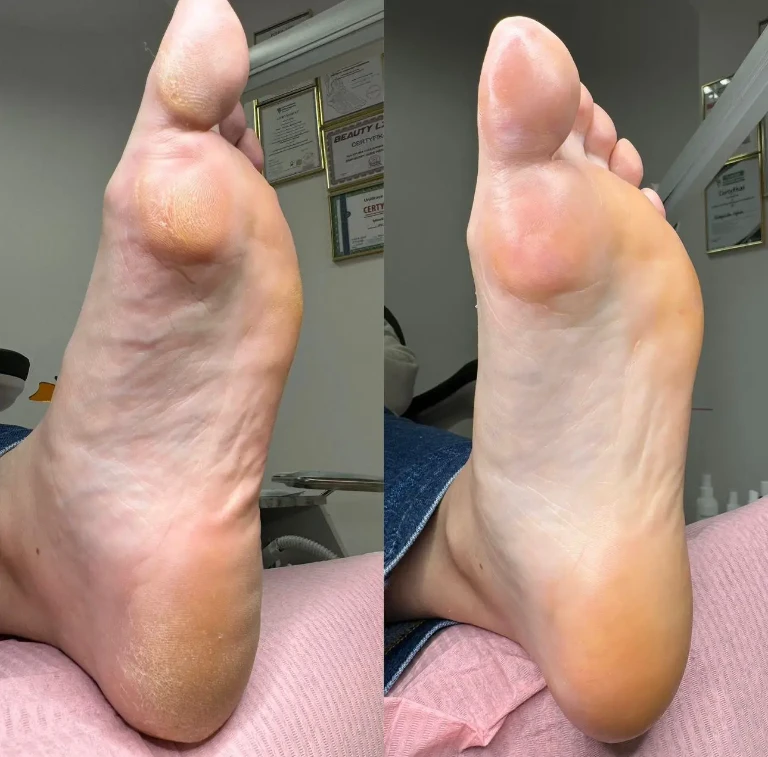
Jaki jest zakres usług gabinetu podologicznego?
Poniżej znajdą Państwo dokładną listę naszych zabiegów podologicznych. Zachęcamy do zapoznania się ze szczegółowym opisem każdej dolegliwości, przyczynami jej powstawania oraz przebiegiem terapii, przedstawionymi w dedykowanych zakładkach. Informacje te pomogą Państwu w rozpoznaniu schorzeń oraz zapoznają z prawidłowymi procedurami postępowania. Serdecznie zapraszamy do lektury. Skóra stóp jest narażona na wiele chorób zakaźnych. Poza grzybicami najczęściej występują infekcje wirusowe, wywoływane przez wirusa brodawczaka ludzkiego (HPV).
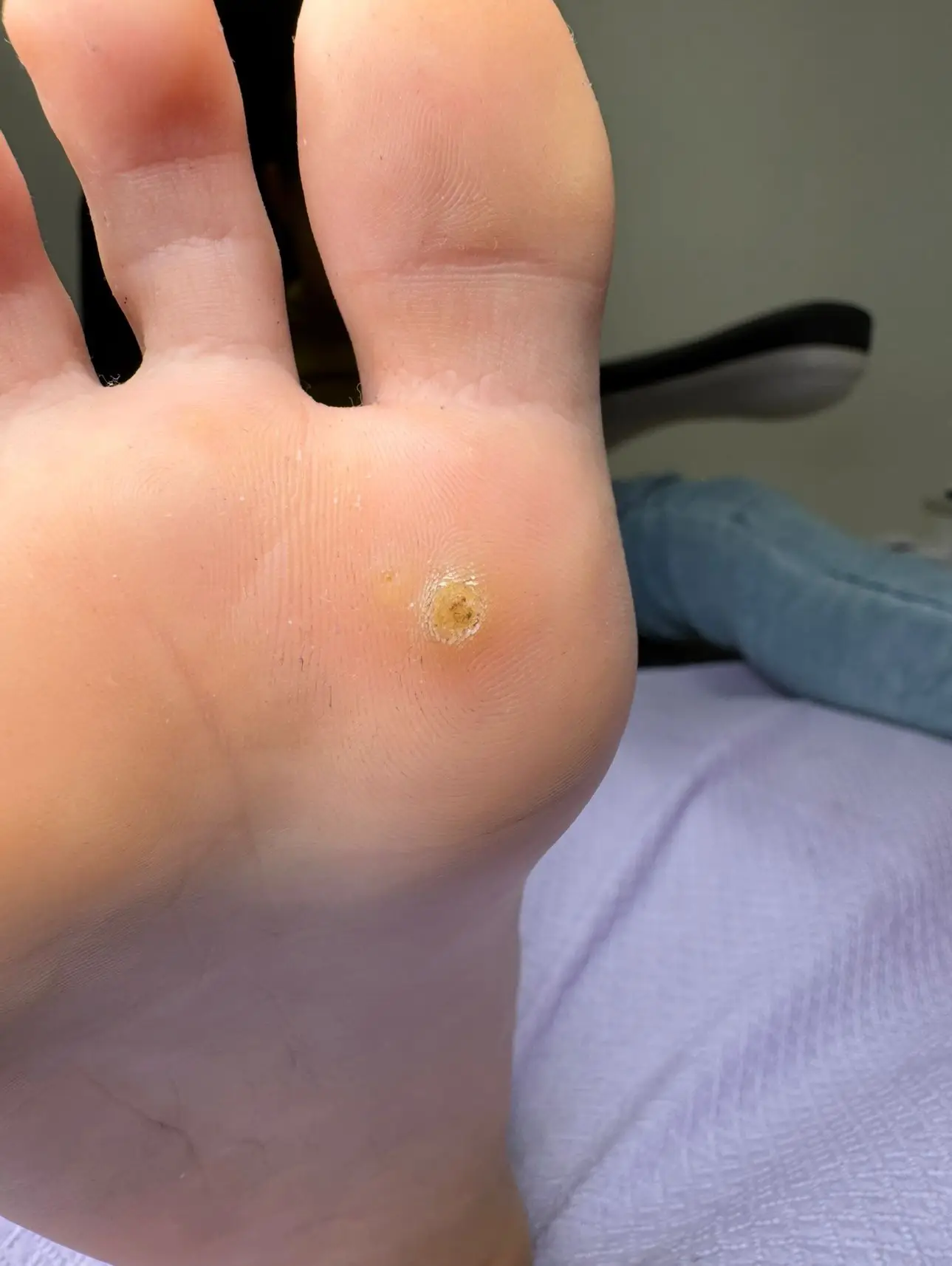
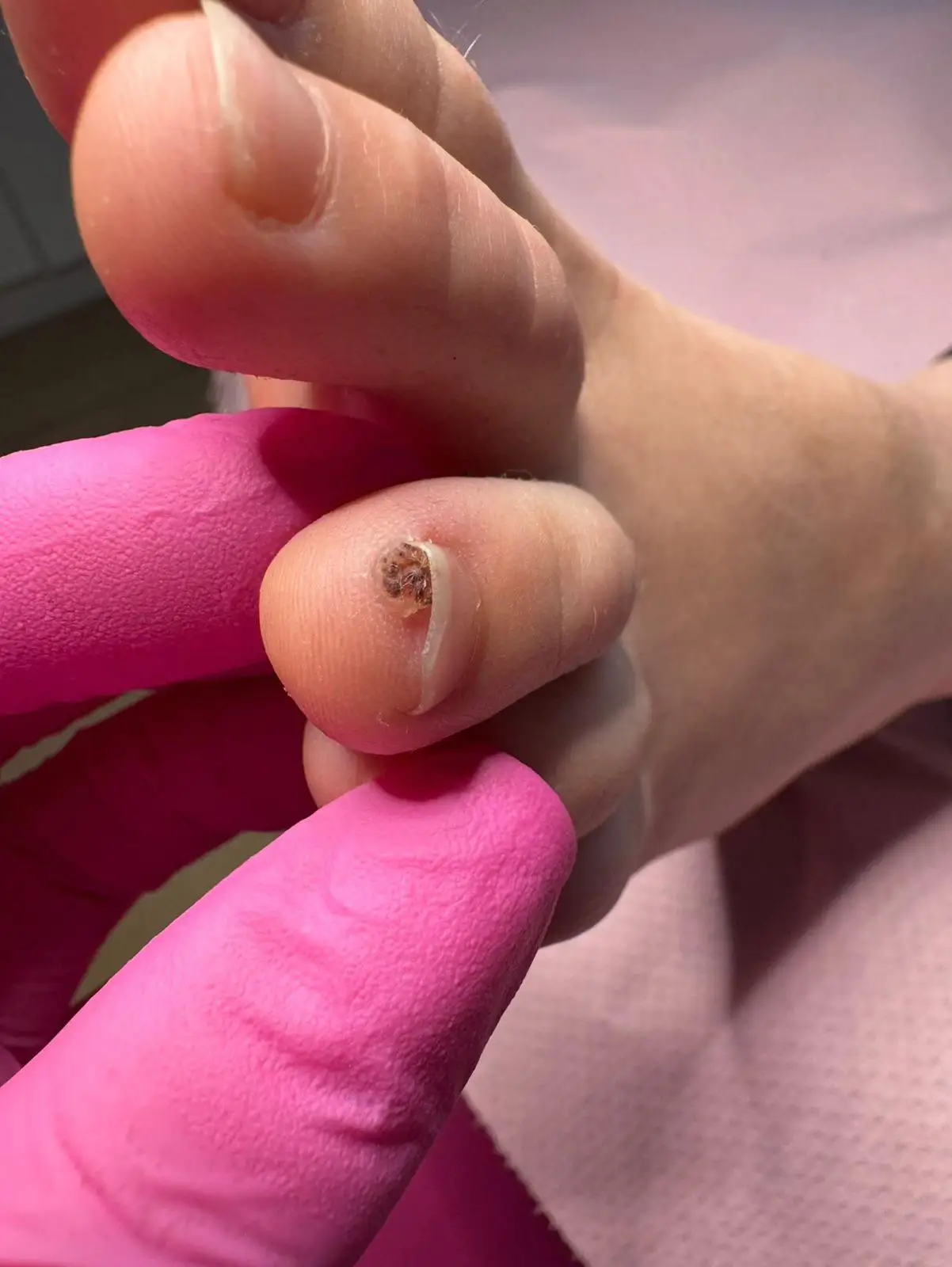
Brodawki wirusowe stóp
Do typowych lokalizacji brodawek stóp należą: podeszwa stopy, skóra palców (szczególnie w obrębie wałów okołopaznokciowych) oraz łożysko paznokcia, znajdujące się pod płytką paznokciową. Większe predyspozycje do zakażenia mają dzieci i młodzież w okresie dojrzewania, a także osoby z obniżoną odpornością. Wszędzie tam, gdzie mamy styczność z dużymi skupiskami ludzi, jesteśmy narażeni na ryzyko zakażenia brodawkami. Do najczęstszych źródeł infekcji zalicza się m.in. korzystanie z basenów, pryszniców, przebieralni, saun oraz sal gimnastycznych i treningowych. Warto pamiętać, że brodawki charakteryzują się bardzo wysoką zakaźnością — zarówno w przypadku samozakażenia, jak i przenoszenia infekcji na inne osoby.
Brodawki mozaikowe:
- są bardziej powierzchowne i grupują się w kolonie,
- nie dają dolegliwości bólowych,
- zakażenie ma zwykle przewlekły przebieg, ze skłonnością do nawracania,
- przebycie infekcji nie daje trwałej odporności,
- znaczna oporność na leczenie u osób z nadpotliwością stóp.
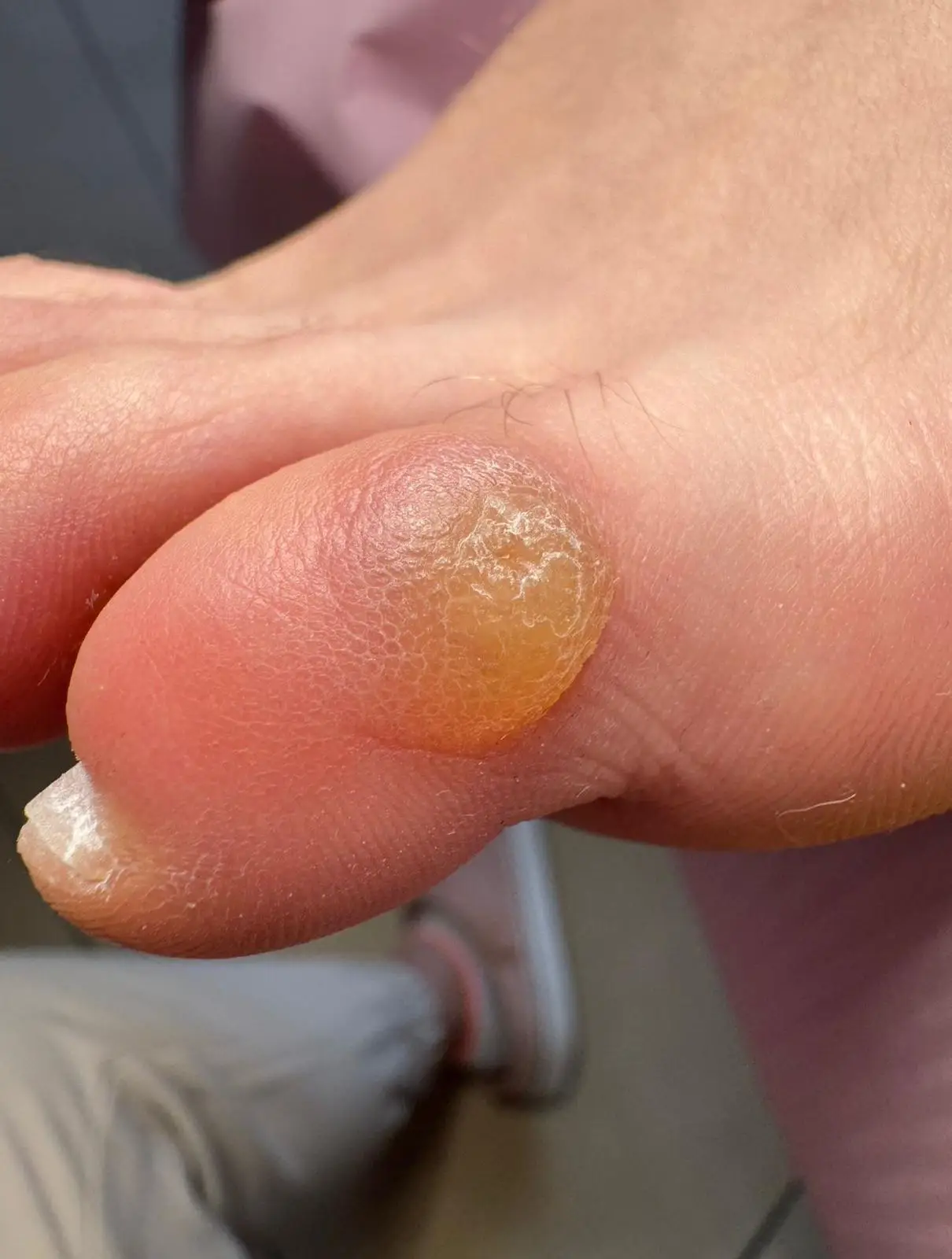
Brodawki myrmecia:
- są to najczęściej pojedyncze wykwity,
- przybierają postać grudek o kalafiorowatej, nierównej formie,
- widoczne są czynne naczynka krwionośne, które wyglądają jak maleńkie ciemne punkciki,
- zmiany wnikają głęboko w skórę, wywołując odczyn zapalny i ból, silnie odczuwany podczas chodzenia,
- nawroty należą do rzadkości, ponieważ zakażenie tym typem wirusa pozostawia trwałą odporność.
Brodawki przypaznokciowe:
- przybierają postać grudek, z tendencją do zlewania i punktowymi zmianami krwotocznymi,
- nie dają dolegliwości bólowych.
Jak zapobiegać powstawaniu kurzajek?
Aby zmniejszyć ryzyko zakażenia wirusem brodawczaka ludzkiego (HPV), nie należy kupować ani korzystać z wcześniej używanych przez inne osoby butów. Na basenie warto zawsze chodzić w klapkach — zarówno na płycie basenu, pod prysznicem, jak i w przebieralni — oraz unikać korzystania z cudzych ręczników. Osoby z osłabioną odpornością powinny ograniczyć lub czasowo zrezygnować z korzystania z publicznych kąpielisk do momentu poprawy stanu zdrowia. Niezwykle istotna jest dbałość o higienę osobistą, unikanie skaleczeń i otarć skóry stóp oraz regularna kontrola ich stanu. Warto również dbać o utrzymanie prawidłowej masy ciała oraz unikać przemęczenia i nadmiernego stresu.
Zabieg w gabinecie polega opracowywaniu zmian za pomocą dłuta podologicznego przy jednoczesnej aplikacji na brodawki odpowiednio do rozpoznania dobranego środka farmakologicznego, którego działanie doprowadzi do odrzucenia zainfekowanych wirusem komórek skóry. Do uzyskania tej sytuacji potrzeba na ogół od 3 do 12 zabiegów.
Krwiak podpaznokciowy
Paznokcie są narażone na wielokrotnie powtarzające się urazy oraz mikrouszkodzenia. W konsekwencji tarcia, uderzeń lub ucisku może dochodzić do wylewu krwi, spowodowanego uszkodzeniem drobnych naczyń krwionośnych znajdujących się pod płytką paznokciową. Wynaczynienia powodują zmianę zabarwienia płytki paznokcia — początkowo na kolor czerwony, a następnie sinoczarny. Mogą również prowadzić do zmiany kształtu paznokcia, jego pofałdowania lub pojawienia się poziomych bruzd na płytce paznokciowej. Duże krwiaki podpaznokciowe często powodują dolegliwości bólowe i mogą być przyczyną onycholizy, czyli oddzielenia się płytki paznokciowej od łożyska. Następstwem tego stanu bywa całkowite oddzielenie się paznokcia. W przypadku mniejszych krwiaków (hematomów) uszkodzony paznokieć stopniowo zostaje wyparty przez nową, zdrową płytkę.
Jak zapobiegać powstawaniu krwiaków?
Aby zmniejszyć ryzyko powstawania krwiaków podpaznokciowych, należy nosić odpowiednio dobrane obuwie, zwłaszcza podczas uprawiania sportu. W czasie pracy fizycznej warto używać wyłącznie obuwia przeznaczonego do tego celu, a w razie potrzeby — także butów ochronnych. Postępowanie z krwiakami podpaznokciowymi zależy od ich wielkości. Małe krwiaki zazwyczaj wchłaniają się samoistnie i nie wymagają interwencji podologicznej. Natomiast duże krwiaki powinny zostać usunięte spod płytki paznokciowej. Zabieg polega na delikatnym nawierceniu płytki specjalistycznym frezem i ewakuacji krwi spod paznokcia.
Leczenie paznokcia wrastającego
Leczenie paznokcia wrośniętego rozpoczyna się od zniwelowania bólu, który często towarzyszy pacjentowi. Następnie dobierana jest odpowiednia terapia w przypadku występowania stanu zapalnego. Po wygojeniu powstałych powikłań podolog bardzo często zakłada klamrę ortonyksyjną, która — w przeciwieństwie do zabiegu chirurgicznego — pozwala uzyskać długofalowe efekty leczenia. Uzupełnieniem terapii są odpowiednio dobrane preparaty oraz zalecenia dotyczące pielęgnacji domowej. W efekcie leczenia paznokieć przyjmuje prawidłowy kierunek wzrostu, a jego szerokość zostaje zredukowana do fizjologicznych wymiarów. Zapraszamy do odwiedzenia naszego centrum — już pierwsza wizyta w gabinecie przynosi znaczną ulgę w bólu związanym z wrastającym paznokciem.
Wrastające paznokcie to często występujące schorzenie, znane wielu osobom z własnego doświadczenia. Polega ono na nieprawidłowym kierunku wzrostu płytki paznokciowej, która wrzyna się w otaczające tkanki miękkie. Niekiedy towarzyszy temu przerost wału paznokciowego. Dolegliwość ta powoduje obrzęk oraz ból, a w przypadku braku leczenia może dojść do powstania ziarniny w zakażonym miejscu. Nieleczony wrastający paznokieć może prowadzić do rozwoju zakażeń bakteryjnych i grzybiczych, zanokcicy, a w skrajnych przypadkach nawet do martwicy kości palucha. Z tego względu zalecane jest leczenie paznokcia wrośniętego pod opieką specjalisty.
Wrastanie paznokci może być konsekwencją:
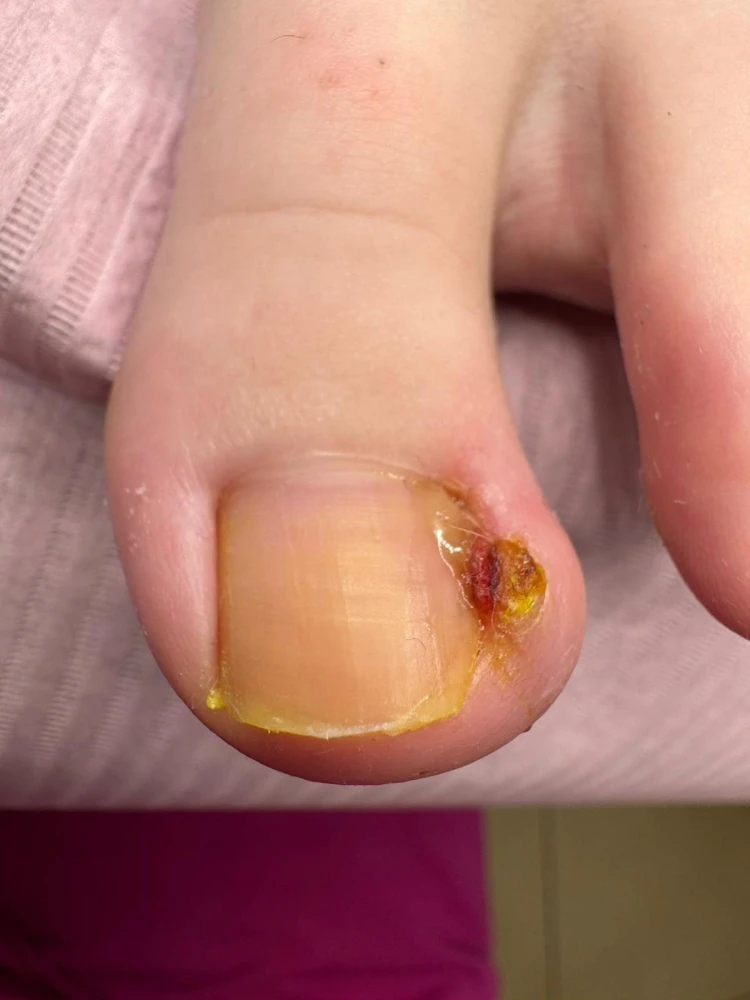
- niewłaściwego skracania płytki paznokcia,
- zmiany kształtu płytki przez występującą grzybicę,
- zniekształcenia paznokcia przez urazy mechaniczne,
- noszenia za małego i za ciasnego obuwia,
- uprawiania niektórych sportów,
- nagłego wzrostu masy ciała,
- haluksów i innych deformacji ortopedycznych.
Aby zmniejszyć ryzyko wrastania paznokci, należy unikać ciasnego i niewygodnego obuwia. Paznokcie powinno się skracać na prosto lub delikatnym łukiem, z lekkim zaokrągleniem bocznych krawędzi, unikając zbyt krótkiego obcinania. Warto również ograniczyć częste chodzenie w butach na obcasie oraz regularnie dbać o higienę paznokci i stóp.
Leczenie paznokcia wrośniętego powinno być przeprowadzane w odpowiednich, sterylnych warunkach przez wykwalifikowany personel. Podczas zabiegu usuwany jest element drażniący wał paznokciowy, a następnie zakładana jest tamponada, której celem jest odseparowanie płytki paznokciowej od wału oraz złagodzenie stanu zapalnego. Kolejnym etapem jest aplikacja odpowiednio dobranego preparatu leczniczego. Po ustąpieniu stanu zapalnego oraz wysuszeniu hipergranulacji reguluje się wzrost paznokcia przy pomocy klamry ortonyksyjnej.
Zakładanie klamer na wrastające lub wkręcające się paznokcie jest jednym z najskuteczniejszych sposobów leczenia tej dolegliwości. Klamry ortonyksyjne przynoszą szybką ulgę w bólu już bezpośrednio po założeniu i skutecznie wpływają na korekcję kształtu paznokcia. Nie utrudniają chodzenia ani wykonywania codziennych czynności, w tym także aktywności sportowej. Mogą być również stosowane profilaktycznie, na przykład po zabiegu usunięcia paznokcia, w trakcie jego odrastania.
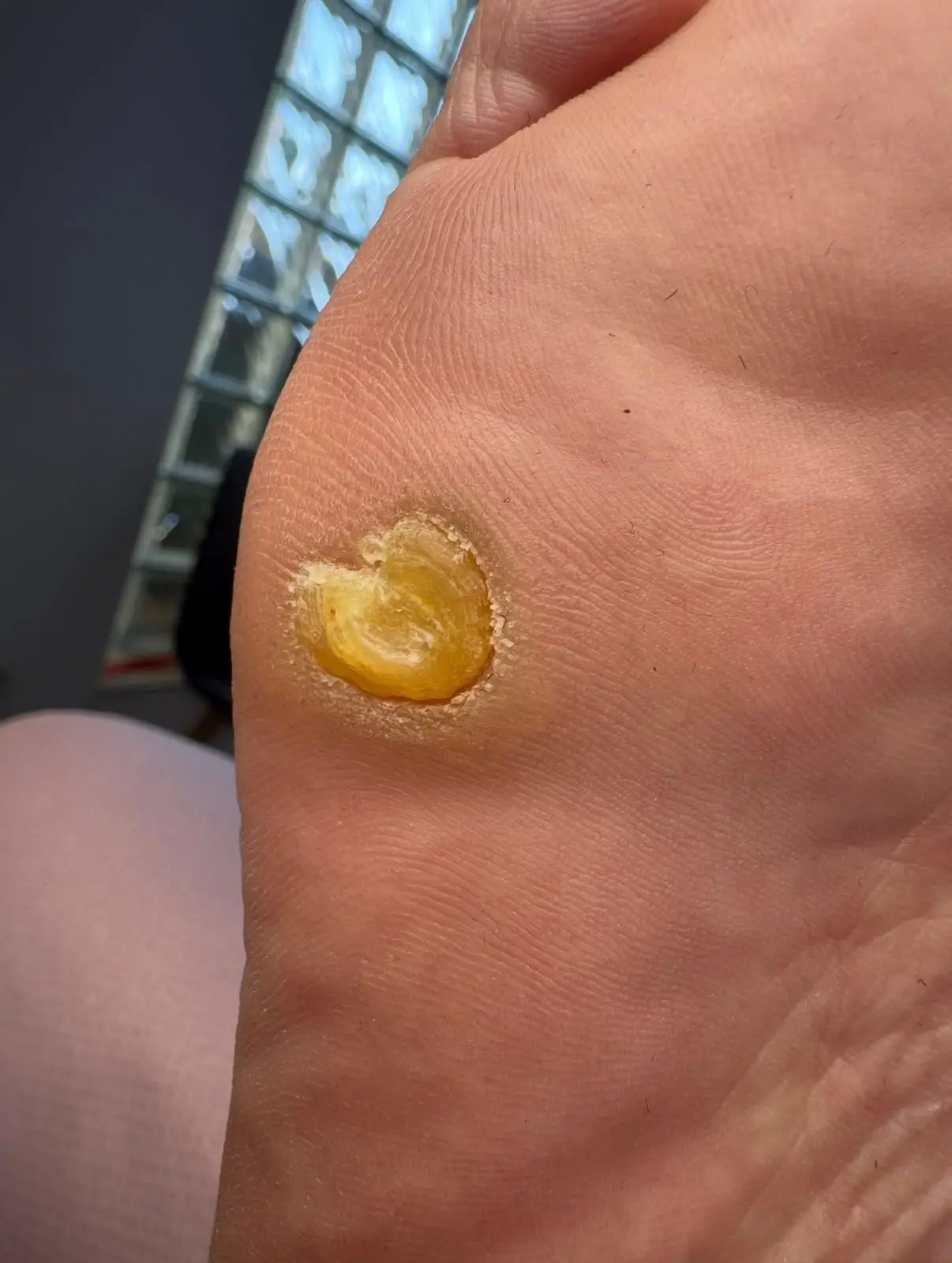
Modzele
Modzel to nadmierne rogowacenie naskórka, które powstaje w wyniku przewlekłego ucisku i/lub tarcia skóry na podeszwie stopy, pięcie lub na wyniosłościach kostnych. Modzel jest żółtawym twardym tworem, nieco wygórowanym w stosunku do okolicznych tkanek, niewrażliwym na dotyk i o „rozmytych” krawędziach. Rozległość i głębokość tych twardych, zbitych zmian uzależniona jest od powierzchni drażniącego bodźca – od bardzo małych kilkumilimetrowych do zajmujących znaczną część podeszwy stopy. Modzele są bardzo częstą przyczyną pojawienia się bólu stóp lub przynajmniej dyskomfortu podczas chodzenia.
Czynniki, które mają wpływ na powstanie modzeli to:
- noszenie niewłaściwego obuwia,
- płaskostopie,
- nadmierne usuwanie zrogowaciałego naskórka.
Aby zapobiegać powstawaniu modzeli, należy unikać ciasnego i niewygodnego obuwia. Istotne jest także systematyczne stosowanie kremów pielęgnacyjnych, które zmiękczają skórę i spowalniają proces rogowacenia naskórka stóp, a także noszenie odpowiednio dobranych wkładek lub ortez sprzyjających prawidłowemu ustawieniu stopy.
Ponieważ modzele narastają warstwowo, również ich usuwanie odbywa się stopniowo, przy użyciu skalpela lub specjalistycznego dłuta podologicznego. Następnie miejsca po usunięciu modzeli są wygładzane za pomocą odpowiednich kapturków. Na zakończenie zabiegu aplikuje się preparaty regenerujące i uelastyczniające naskórek, po czym zakładany jest opatrunek odciążający. Po zabiegu pacjent może normalnie funkcjonować — nie występują dolegliwości bólowe ani uczucie dyskomfortu.
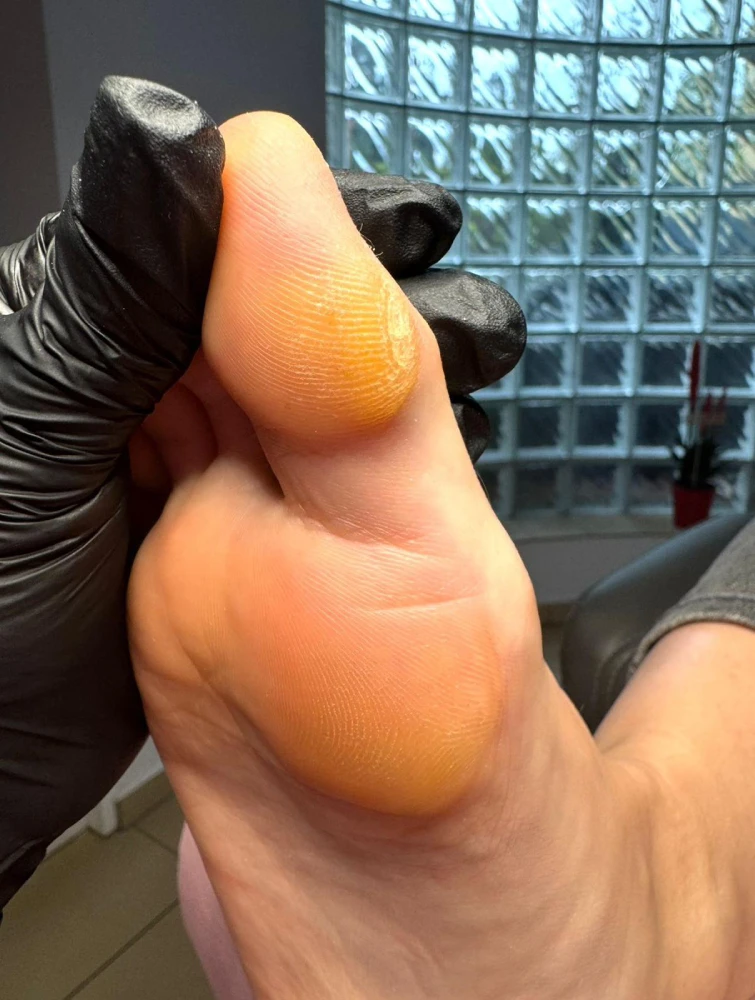
Nadpotliwość stóp
Problem nadpotliwości dotyka różne grupy osób. Na tę dolegliwość mogą skarżyć się zarówno osoby młode, jak i w podeszłym wieku, osoby otyłe oraz sportowcy, kobiety i mężczyźni. Ogólna nadpotliwość może być konsekwencją chorób takich jak cukrzyca, nadczynność tarczycy, otyłość czy schorzenia neurologiczne. Również zmiany hormonalne, okres dojrzewania oraz w dużej mierze stres zaliczany są do czynników towarzyszących tym objawom. Ponadto wzmożoną aktywność gruczołów potowych mogą powodować niewłaściwe odżywianie (nadmierne spożycie soli, pikantne potrawy) oraz stosowanie używek, takich jak alkohol, narkotyki czy palenie papierosów. Duże znaczenie ma także noszenie obuwia i skarpetek wykonanych z materiałów syntetycznych, które mogą sprzyjać obfitemu wydzielaniu potu.
Warto podkreślić, że świeży pot jest bezwonny, utrzymuje miękkość i elastyczność skóry oraz pomaga kontrolować temperaturę stóp. Dopiero działanie bakterii rozkładających pot nadaje mu charakterystyczny, często nieprzyjemny zapach.
Aby zapobiegać nadpotliwości stóp, należy codziennie myć je w chłodnej wodzie, ponieważ ciepła woda może pobudzać gruczoły potowe do wzmożonej pracy. W czasie wysiłku fizycznego warto myć i starannie osuszać stopy nawet kilka razy dziennie, zwracając szczególną uwagę na przestrzenie międzypalcowe. Należy nosić wygodne obuwie oraz skarpetki wykonane z naturalnych materiałów i regularnie korzystać ze świeżych, czystych ręczników. Pomocne mogą być także kąpiele stóp z dodatkiem preparatów na bazie ziół, np. soli z rozmarynem lub zielem hyzopu, które wspomagają ograniczenie pocenia się skóry, zmniejszają zaczerwienienia i chronią przed grzybicą. Skuteczne jest również stosowanie wielodniowego antyperspirantu na bazie srebra koloidalnego, np. SyneoMann.
W gabinecie wykonywane są zabiegi polegające na prawidłowym usunięciu nadmiernie zrogowaciałego naskórka przy użyciu skalpela oraz wygładzeniu skóry stóp. Następnie wykonuje się kąpiel stóp z dodatkiem soli z rozmarynem lub zielem hyzopu, co pomaga ograniczyć pocenie się skóry, zmniejsza zaczerwienienia i chroni przed grzybicą. Na zakończenie zabiegu stosowany jest lotion lub pianka do dezynfekcji stóp, która skutecznie chroni przed bakteriami i grzybicą.
Usuwanie odcisków
Wykonujemy usuwanie odcisków przy użyciu specjalistycznego sprzętu. Warto zdecydować się na ten zabieg nawet wtedy, gdy odciski nie powodują dużego dyskomfortu podczas chodzenia, ponieważ z czasem mogą wywołać ból, a także doprowadzić do stanu zapalnego. Samodzielne leczenie przy pomocy plastrów na odciski często pogłębia problem, gdyż zawarte w nich substancje mogą dodatkowo podrażnić skórę. Istotne jest postawienie prawidłowej diagnozy, ponieważ zdarza się, że odcisk to w rzeczywistości brodawka wirusowa. Zapraszamy na konsultację wszystkie osoby, które borykają się z problemami stóp.
Skóra podeszew stóp jest narażona na duże uciski i tarcia. W miejscach największego nacisku powstają odciski, zwane także nagniotkami, które pełnią funkcję naturalnego opatrunku, osłaniając miejsca poddawane nadmiernym obciążeniom. Najczęściej pojawiają się na górnych powierzchniach palców, na końcach palców oraz w przestrzeniach między nimi. Zazwyczaj są małe i okrągłe, jednak u osób starszych mogą powodować znaczny dyskomfort i utrudniać chodzenie. Ich powstawanie najczęściej wynika z noszenia ciasnego obuwia, ocierania się skóry o zrogowaciałe zmiany, deformacji palców lub słabego ukrwienia stóp. Noszenie za małego obuwia może prowadzić także do innych dolegliwości towarzyszących odciskom, takich jak wrastające paznokcie.
Aby zapobiegać powstawaniu odcisków, warto stosować kilka prostych zasad. Należy unikać ciasnego obuwia i skarpetek, nosić różne buty, aby dać odpocząć miejscom narażonym na ucisk, a także stosować odpowiednie wkładki lub ortezy wspierające prawidłowe ustawienie stopy.
Najlepszym i najbezpieczniejszym sposobem usunięcia odcisków jest zabieg w gabinecie podologicznym. Polega on na rozpoznaniu rodzaju odcisku i jego precyzyjnym usunięciu przy użyciu dłutka podologicznego. Następnie miejsce po usunięciu odcisku jest wygładzane za pomocą odpowiednich kapturków. Na powstałe wgłębienia aplikuje się krem odbudowujący tkankę, a na zakończenie zakładane jest odciążenie chroniące skórę przed ponownym uciskiem. Po zabiegu pacjent może normalnie funkcjonować — nie występują dolegliwości bólowe ani dyskomfort. Wiele odcisków wymaga terapii obejmującej kilka wizyt w gabinecie, stosowanie specjalistycznych środków złuszczających i odpowiednich opatrunków. Zapraszamy do kontaktu w celu umówienia wizyty.
Pedicure podstawowy i specjalistyczny
Pedicure leczniczy to przede wszystkim kompleksowa, specjalistyczna i bezbolesna usługa, która znacząco poprawia kondycję stóp oraz komfort życia pacjenta. Ten rodzaj pedicure’u polecany jest szczególnie osobom z problemami stóp, takimi jak wrastające paznokcie, modzele, odciski czy pękające pięty. Popularność pedicure’u leczniczego rośnie wraz ze wzrostem świadomości społeczeństwa na temat prawidłowej pielęgnacji stóp. Zainteresowanie zabiegami wynika także z niewłaściwej domowej pielęgnacji, braku czasu na starannie wykonane zabiegi, noszenia niedopasowanego obuwia oraz zniszczeń paznokci spowodowanych zbyt częstymi zabiegami upiększającymi. W naszym gabinecie pedicure leczniczy wykonuje wykwalifikowany, doświadczony personel.
W przypadku przeciwwskazań do pedicure’u kosmetycznego warto wykonać pedicure leczniczy, który nie tylko regeneruje stopy, ale także poprawia wygląd paznokci. Pedicure specjalistyczny obejmuje między innymi usunięcie zmian skórnych (odciski, modzele), regenerację pękających pięt, leczenie wrastających paznokci oraz oczyszczenie przerośniętych paznokci. Zabieg może być wykonywany również u osób z przebarwieniami lub zniszczonymi paznokciami. Pedicure leczniczy może także wspierać leczenie problemów stóp, takich jak grzybica stóp i paznokci. Zapraszamy do kontaktu w celu konsultacji i rezerwacji terminu.
Na pierwszej wizycie w gabinecie przeprowadzany jest wywiad dotyczący dolegliwości pacjenta, a wszystkie informacje są odnotowywane w karcie oraz uzupełniane o fotografie miejsc dotkniętych schorzeniem. Prawidłowa diagnoza jest kluczowa, ponieważ na jej podstawie dobierany jest odpowiedni sposób leczenia. W niektórych przypadkach konieczna jest konsultacja z innym specjalistą, np. dermatologiem.
Właściwy pedicure podologiczny rozpoczyna się od starannej dezynfekcji stóp. Następnie paznokcie są prawidłowo skracane, a wały paznokciowe dokładnie oczyszczane z zalegającej masy rogowej, która często prowadzi do powstania bolesnych odcisków. Kolejnym etapem jest usunięcie zrogowaciałego naskórka, a w razie potrzeby wykonywany jest zabieg usuwania odcisków lub modzeli przy użyciu specjalistycznych narzędzi, takich jak skalpel i dłuto, uzupełniających czynności wykonywane frezarką podologiczną.
Do każdego zabiegu stosowane są wyłącznie sterylne narzędzia (pakiety otwierane przy pacjentach), a przybory, których nie można sterylizować (takie jak kapturki, frezy, skalpel, dłuto), są jednorazowe. Takie procedury zapewniają pacjentowi maksymalne bezpieczeństwo podczas wykonywania zabiegu.
Pielęgnacja stóp powinna być dla każdego z nas ważną czynnością, ponieważ dzięki nim możemy chodzić, biegać, a także stanowią one istotny element statyki i dynamiki ciała człowieka. Troska o stopy to więc konieczność, a nie luksus.
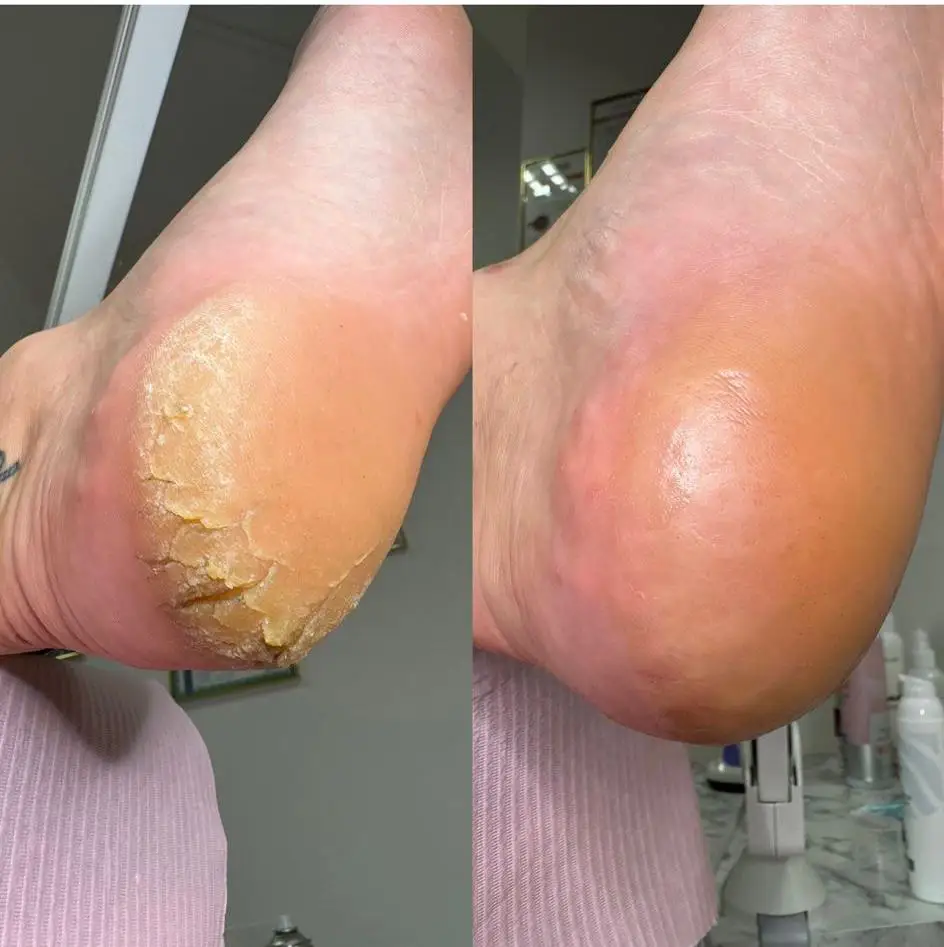
Pękające pięty
Przyczyną pęknięć skóry pięt bardzo często jest nadmierne rogowacenie, suchość skóry oraz brak jej elastyczności. Nadmierne rogowacenie (hiperkeratoza) obserwuje się najczęściej w obrębie pięt, ale także na bocznych krawędziach podeszw oraz w okolicy stawów środstopno-paliczkowych. Naskórek z przerośniętą warstwą rogową jest łuszczący, zwykle popękany, a jego barwa żółta ma szary odcień. Pęknięcia objawiają się małymi, suchymi rysami, które pod wpływem obciążenia mogą się pogłębiać, sączyć lub krwawić, często powodując ból i dyskomfort. Do nadmiernego rogowacenia skóry pięt predysponują choroby ogólnoustrojowe, takie jak cukrzyca, reumatoidalne zapalenie stawów, niewydolność nerek i wątroby, a także zaburzenia endokrynologiczne i otyłość. Inne czynniki to niedobory witaminowe, nieprawidłowe ułożenie szkieletu oraz niewłaściwie dopasowane obuwie, na przykład zbyt twardą podeszwą.
Aby zapobiegać pękaniu pięt, warto: unikać ciasnego i niewygodnego obuwia, odpowiednio nawadniać organizm, stosować dietę bogatą w witaminę A, utrzymywać prawidłową masę ciała oraz unikać pumeksów, które mogą być siedliskiem bakterii i zarazków. W gabinecie podologicznym zabieg rozpoczyna się od rozpoznania przyczyn i rodzaju pękania skóry. Następnie prawidłowo usuwa się nadmiernie rogowaciejący naskórek przy użyciu skalpela, a krawędzie rozpadlin wyrównuje się przy pomocy dłutka. Na zakończenie zabiegu skórę pięt wygładza się przy użyciu kapturków i aplikuje odpowiednio dobrany preparat leczniczy. Często wskazana jest terapia obejmująca wielokrotne wizyty w gabinecie, jednak zabiegi przynoszą szybkie polepszenie kondycji skóry i ulgę w dolegliwościach.
Stopa cukrzycowa
Syndrom stopy cukrzycowej (SSC) jest jednym z najgroźniejszych powikłań cukrzycy. Każda nieprawidłowość w obrębie stóp — m.in. zaburzenia czucia bólu i temperatury, nieprawidłowa praca mięśni stopy, zanik owłosienia na stopie i palcach oraz zanik podskórnej tkanki tłuszczowej — powinna stanowić sygnał alarmowy dla osoby chorej na cukrzycę. Częstym powikłaniem stopy cukrzycowej są owrzodzenia, których bezpośrednią przyczyną bywa uraz, np. spowodowany źle dobranym obuwiem. Owrzodzenia nie tylko zwiększają ryzyko amputacji, ale w skrajnych przypadkach mogą stanowić zagrożenie dla życia.
Podstawowe zasady dotyczące pielęgnacji stóp diabetyków:
- codzienne oglądanie stóp z uwzględnieniem strony podeszwowej,
- codzienna kąpiel w wodzie o temperaturze nieprzekraczającej 37°C,
- stopy chorego powinny być zawsze zabezpieczone przez obuwie,
- stopa zawsze powinna być ciepła i sucha,
- chory powinien kierować się zasadą zachowania bezpiecznej odległości od źródeł ciepła,
- właściwie dobrane obuwie,
- codzienne ćwiczenia i spacery,
- zakaz palenia tytoniu,
- dążenie do osiągnięcia normalizacji glikemii, wartości ciśnienia, lipidów i masy ciała.
Badanie mykologiczne
Badanie mykologiczne polega na ocenie i identyfikacji grzybów chorobotwórczych. Dzięki niemu możliwe jest postawienie dokładnego rozpoznania oraz precyzyjne zaplanowanie leczenia. Wyniki badania pozwalają dobrać lek odpowiedni do rodzaju grzyba wywołującego infekcję, co zwiększa skuteczność terapii i skraca czas jej trwania. Do badania mykologicznego może być wykorzystany różny materiał, w tym: łuski naskórkowe, włosy, opiłki paznokciowe, wymazy z błon śluzowych czy ropa. Materiał pobiera wykwalifikowany personel w poradni — samodzielne pobranie przez pacjenta jest niedopuszczalne.
Badanie mykologiczne składa się z dwóch kluczowych etapów:
- Etap bezpośredni – pobrany materiał ogląda się pod mikroskopem, oceniając jego wygląd zewnętrzny i wewnętrzny oraz strukturę zarodników grzyba.
- Posiew – stanowi uzupełnienie obserwacji mikroskopowej. Polega na hodowli kolonii grzyba na odpowiednim podłożu, typowym dla danego gatunku.
Pacjent kierowany jest na badanie mykologiczne przy podejrzeniu infekcji grzybiczej. Wskazanie do badania stanowi występowanie u pacjenta dolegliwości, które mogą wskazywać na grzybicę. Przykładowo:
- grzybica stóp – świąd, przesuszenie, pieczenie i łuszczenie skóry, widoczne zaczerwienienie między palcami, pęcherzyki z płynem surowiczym, nieprzyjemny zapach stóp, żółte paznokcie, grudki lub pęcherzyki;
- grzybica paznokci – pofałdowanie, zgrubienie, odkształcenie, przebarwienie, pogrubienie, kruchość, utrata przejrzystości płytki paznokcia, osłabienie paznokci i łatwe urazy mechaniczne, nieprzyjemny zapach towarzyszący zmianom, oddzielenie płytki paznokcia od łożyska;
- grzybica owłosionej skóry głowy – rumieniowe, łuszczące wykwity, świąd skóry, wzmożone wypadanie włosów, ułamanie włosów na wysokości kilku milimetrów ponad powierzchnią skóry;
- grzybica skóry gładkiej – przesuszone, łuszczące się i zaczerwienione zmiany skórne z wyraźnie zaznaczonym centralnym przejaśnieniem, wykwity pęcherzykowe, krostkowe, grudkowe na obwodzie zmian;
- grzybicze zapalenie płuc – kaszel z odkrztuszaniem wydzieliny, krwioplucie, ból w klatce piersiowej, objawy ogólnoustrojowe (np. gorączka, osłabienie);
- grzybica pochwy i sromu – występowanie m.in. świądu, serowatej wydzieliny z pochwy.
Badania mykologiczne przeprowadza się także podczas leczenia grzybic, aby zweryfikować skuteczność leczenia i podjąć decyzję o ewentualnej jego modyfikacji lub zakończeniu.
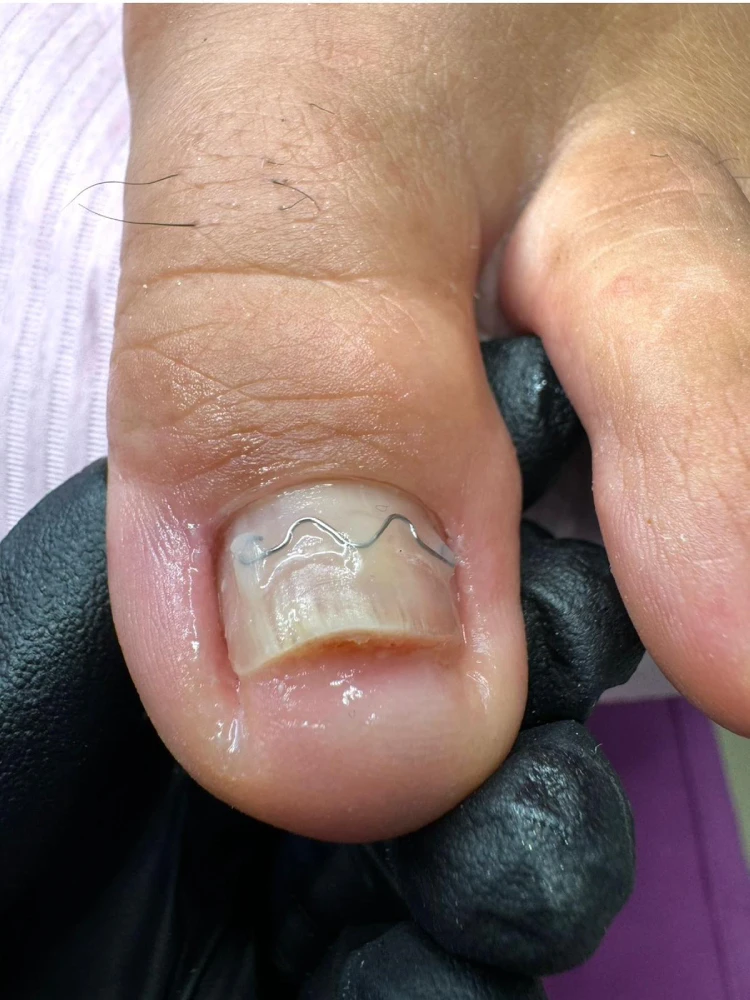
Klamra ortonyksyjna
Klamra ortonyksyjna to wysoce skuteczna, bezbolesna i nieinwazyjna metoda podologiczna stosowana w leczeniu wrastających oraz wkręcających się paznokci. Działa na zasadzie aparatu ortodontycznego. Metalowa lub kompozytowa klamra, zakładana przez wykwalifikowanego specjalistę, delikatnie unosi brzegi płytki paznokciowej, redukując ból i stan zapalny oraz przywracając prawidłowy tor wzrostu paznokcia.
Kluczowe informacje o klamrach ortonyksyjnych:
- Działanie: wykorzystuje siłę naciągu do korygowania kształtu paznokcia, co pozwala uniknąć chirurgicznego usunięcia.
- Rodzaje: istnieją klamry drutowe (np. Frasera), kompozytowe oraz plastikowe, dobierane przez podologa w zależności od elastyczności paznokcia i stopnia jego wrastania.
- Zabieg i terapia: zakładanie klamry jest bezbolesne, a sama klamra nie ogranicza codziennej aktywności. Terapia trwa od kilku miesięcy i obejmuje wizyty kontrolne co 4–5 tygodni w celu przełożenia klamry.
- Zalety: natychmiastowa ulga w bólu, wysoka skuteczność, dyskrecja oraz możliwość stosowania u dzieci i dorosłych.
- Wskazania: wrastające lub wkręcające się paznokcie, stany zapalne wałów paznokciowych oraz profilaktyka nawrotów.
W trakcie terapii zaleca się unikanie długotrwałego moczenia stóp oraz noszenia bardzo wąskiego obuwia.
Onycholiza
Onycholiza to bezbolesne odklejanie się płytki paznokcia od łożyska, objawiające się białą, oddzieloną przestrzenią i stwarzające ryzyko infekcji bakteryjnych lub grzybiczych. Jej przyczyny mogą być różne: od urazów mechanicznych (np. po manicure hybrydowym), przez infekcje (grzybica) i choroby skóry (łuszczyca), po alergie czy zaburzenia ogólnoustrojowe. Leczenie zależy od przyczyny, często wymaga konsultacji z podologiem i może obejmować pielęgnację, leczenie farmakologiczne lub usunięcie uszkodzonej płytki. Kluczowe jest unikanie dalszych uszkodzeń oraz dbanie o higienę.
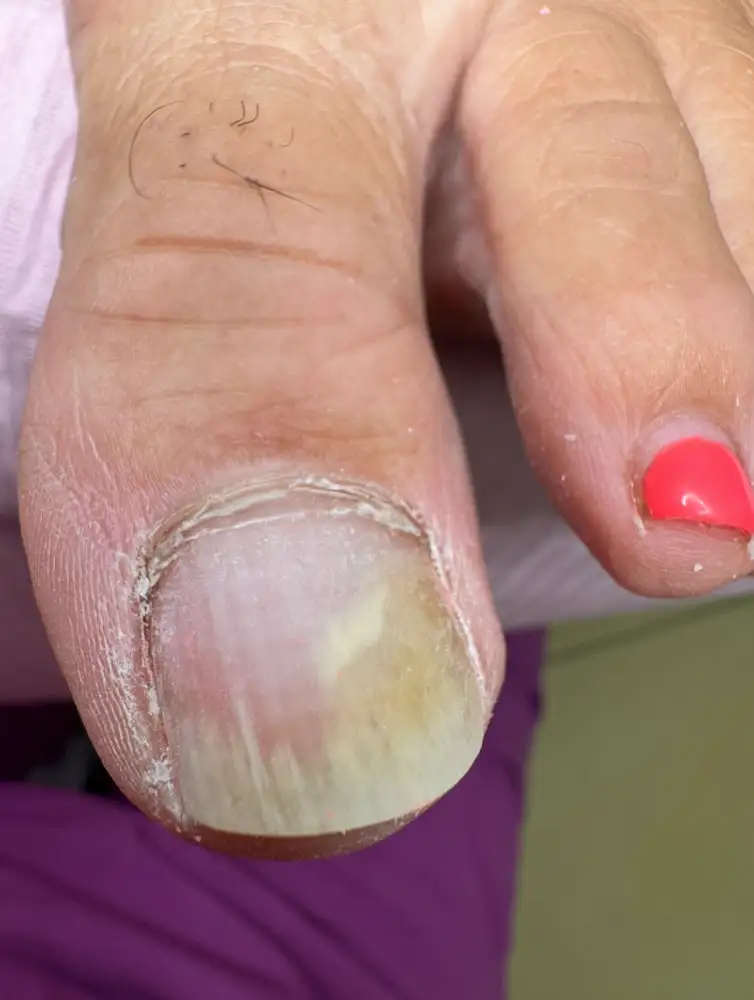
Objawy:
- Odklejenie: płytka paznokcia stopniowo odwarstwia się od łożyska, początkowo od wolnego brzegu, a następnie może postępować w kierunku skórek.
- Zmiana koloru: oddzielona część staje się biała (nie jest widoczny różowy kolor naczyń krwionośnych), a w przypadku infekcji może przybrać żółty, szary, brązowy lub czarny odcień.
- Pusta przestrzeń: pomiędzy paznokciem a łożyskiem tworzy się przestrzeń, w której gromadzą się zanieczyszczenia oraz komórki naskórka.
Przyczyny:
- Urazy mechaniczne: długotrwały nacisk, uderzenia, źle wykonany manicure (zwłaszcza hybrydowy lub żelowy).
- Infekcje: grzybica paznokci – częsta przyczyna, prowadząca do zakażenia.
- Choroby skóry: łuszczyca, AZS, egzema.
- Reakcje alergiczne: na kosmetyki, detergenty lub metale.
- Niedobory i choroby ogólne: zaburzenia tarczycy, niedobory biotyny, żelaza lub cynku.
- Ekspozycja na wilgoć: częste moczenie rąk lub stóp.
- Leki: niektóre leki (np. retinoidy).
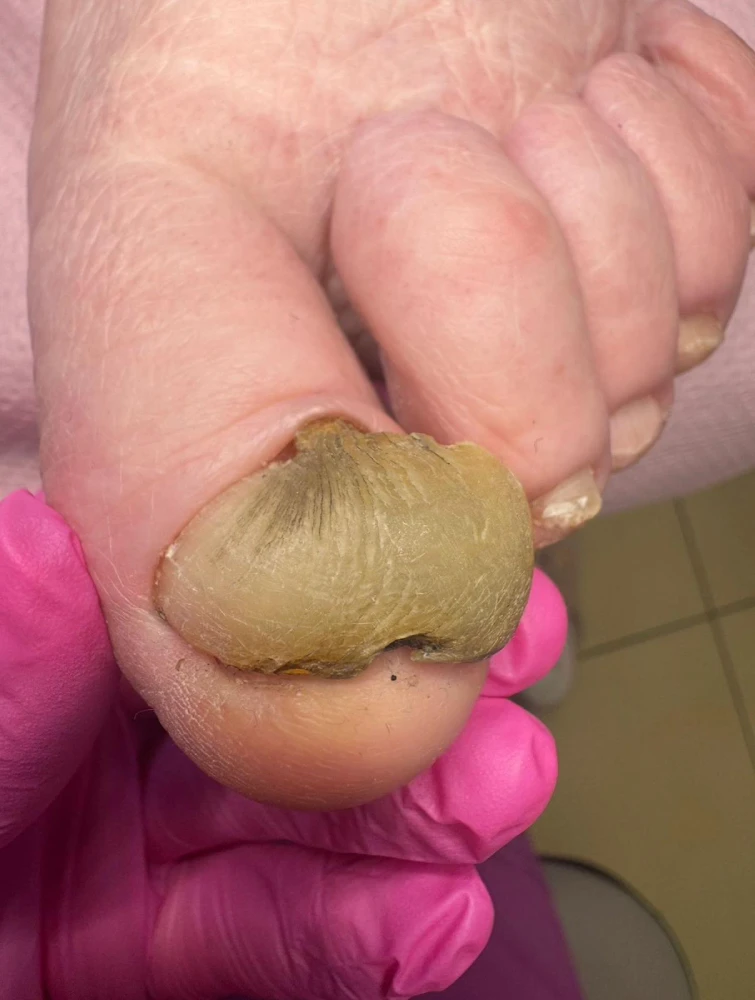
Onychogryfoza
Onychogryfoza (szponowatość paznokci) to chorobliwy przerost i deformacja płytki paznokciowej, która staje się gruba, twarda, żółtobrązowa i silnie zakrzywiona (przypomina „barani róg”). Dotyczy głównie paluchów stóp, utrudniając chodzenie oraz obcinanie paznokci. Schorzenie wymaga profesjonalnych zabiegów podologicznych.
- Objawy: znaczne zgrubienie i deformacja płytki, żółto-szare zabarwienie oraz zagięcie paznokcia w dół lub na boki. Paznokieć może również oddzielać się od łożyska (onycholiza).
- Przyczyny: urazy mechaniczne (np. uderzenia), przewlekły ucisk spowodowany nieprawidłowym obuwiem, zaniedbania higieniczne, zaburzenia krążenia, podeszły wiek (naturalny proces starzenia) oraz grzybica.
Onychogryfoza (szponowatość paznokci) to chorobliwy przerost i deformacja płytki paznokciowej, która staje się gruba, twarda, żółtobrązowa i silnie zakrzywiona (przypomina „barani róg”). Dotyczy głównie paluchów stóp, utrudniając chodzenie oraz obcinanie paznokci. Schorzenie wymaga profesjonalnych zabiegów podologicznych.
- Objawy: znaczne zgrubienie i deformacja płytki, żółto-szare zabarwienie oraz zagięcie paznokcia w dół lub na boki. Paznokieć może również oddzielać się od łożyska (onycholiza).
- Przyczyny: urazy mechaniczne (np. uderzenia), przewlekły ucisk spowodowany nieprawidłowym obuwiem, zaniedbania higieniczne, zaburzenia krążenia, podeszły wiek (naturalny proces starzenia) oraz grzybica.
Grzybica
Grzybica paznokci (onychomikoza) to powszechna, zakaźna choroba wywoływana głównie przez dermatofity. Charakteryzuje się zmianą koloru (żółtym lub białym), grubości oraz zwiększoną łamliwością płytki paznokciowej. Najczęściej dotyczy paznokci stóp i rozwija się w ciepłym, wilgotnym środowisku (np. baseny, ciasne obuwie). Leczenie jest długotrwałe (do 12 miesięcy) i może obejmować lakiery przeciwgrzybicze, leki doustne, a w zaawansowanych przypadkach – laseroterapię.
- Objawy: znaczne zgrubienie i deformacja płytki, żółto-szare zabarwienie oraz zagięcie paznokcia w dół lub na boki. Paznokieć może również oddzielać się od łożyska (onycholiza).
- Przyczyny: urazy mechaniczne (np. uderzenia), przewlekły ucisk spowodowany nieprawidłowym obuwiem, zaniedbania higieniczne, zaburzenia krążenia, podeszły wiek (naturalny proces starzenia) oraz grzybica.
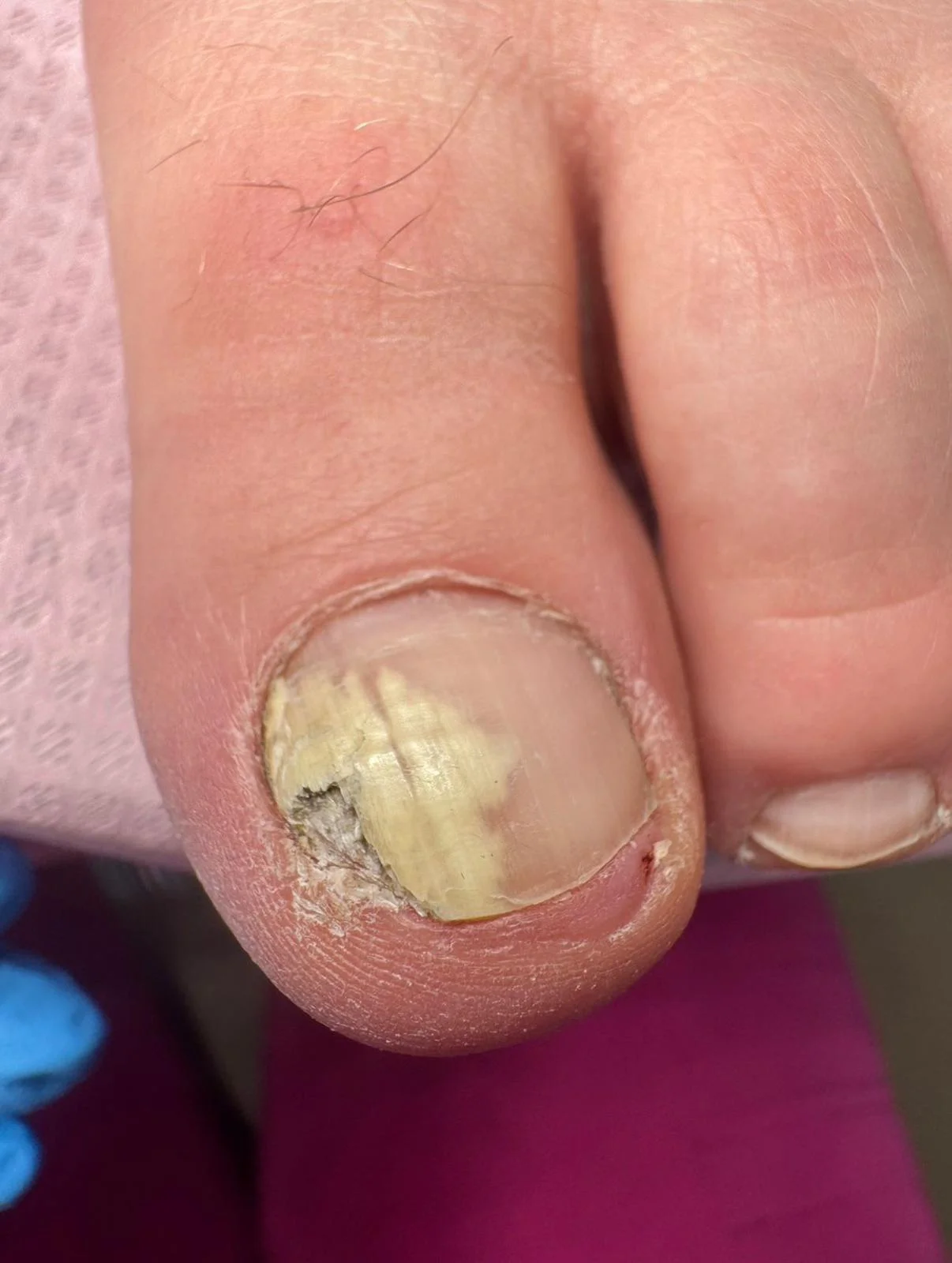
Początkowe objawy grzybicy paznokci:
- Zmiana koloru: niewielkie białe lub żółte plamy pod końcówką paznokcia.
- Zmiana struktury: paznokieć staje się matowy, pogrubiały, kruchy i łamliwy.
- Odchodzenie płytki: paznokieć może zacząć oddzielać się od łożyska (onycholiza).
- Zmiany w okolicy: zaczerwienienie oraz ból skóry wokół paznokcia.
Objawy zaawansowanej grzybicy:
- Bardzo gruba, zdeformowana płytka paznokciowa.
- Nieprzyjemny zapach.
- Ból utrudniający chodzenie, szczególnie przy ucisku obuwia.
Pałeczka ropy błękitnej
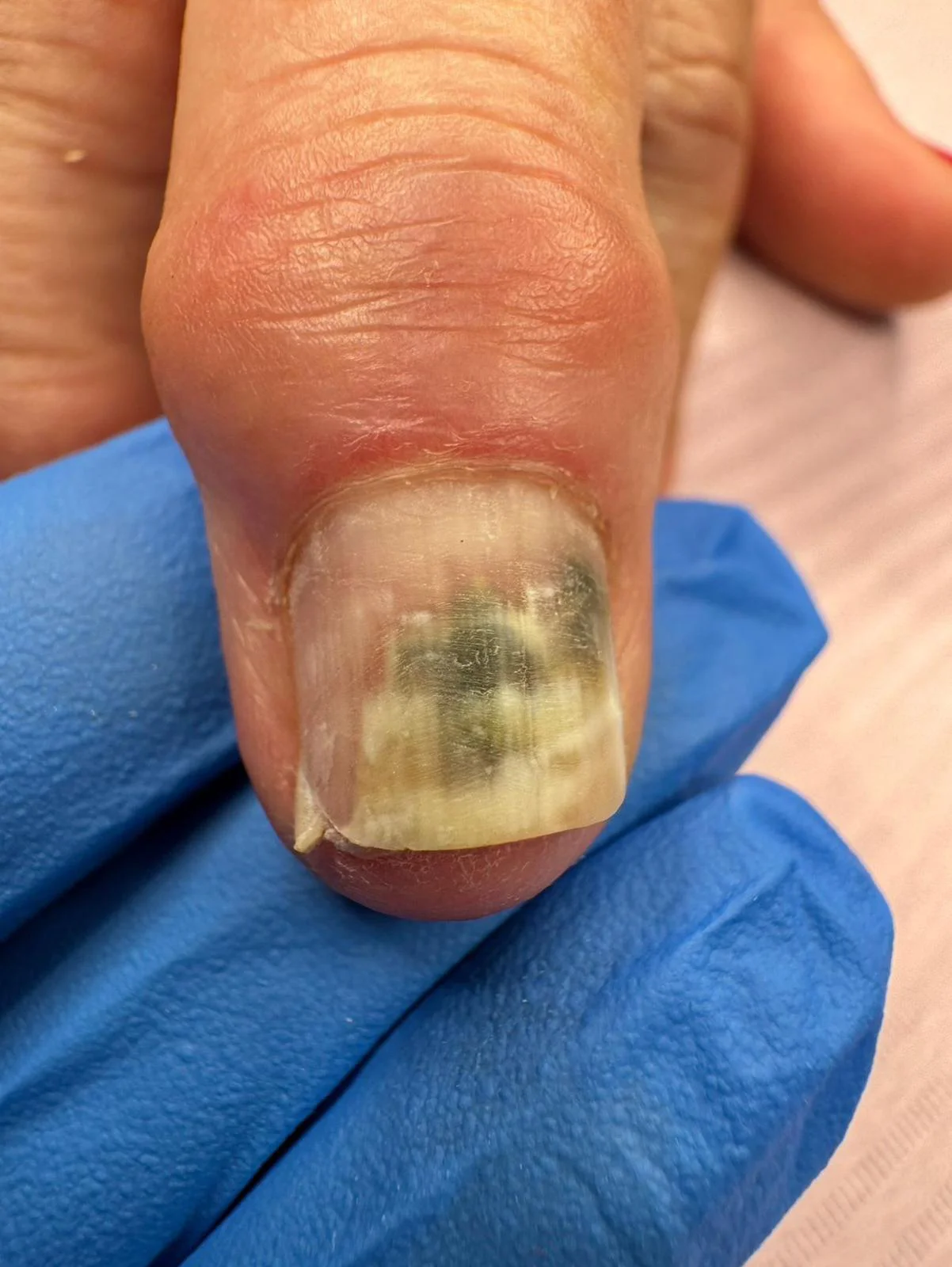
Objawy zakażenia pałeczką ropy błękitnej mogą być różnorodne i zależą od drogi, jaką bakteria dostała się do organizmu. Mogą występować objawy ogólne, takie jak: gorączka, dreszcze, ogólne osłabienie czy bóle mięśniowe, jak również objawy miejscowe – zaczerwienienie, obrzęk, bolesność, a nawet obecność ropnej wydzieliny. Zakażenie paznokcia pałeczką ropy błękitnej może wystąpić, gdy bakteria dostanie się pod paznokieć, najczęściej poprzez uszkodzenia lub mikrourazy. Charakterystycznym objawem jest zmiana koloru paznokcia na zielony, niebieskawy, brunatnogranatowy lub zgniłozielony. Dodatkowo paznokieć może stać się kruchy, łamliwy i podatny na rozwarstwianie, a skóra wokół niego może być obrzęknięta i zaczerwieniona.
Nienaturalny, zielonkawo-niebieski kolor płytki paznokcia (tzw. chromonychia) nie jest jedynie problemem estetycznym. Jest to objaw zakażenia pałeczką ropy błękitnej, które często współwystępuje z grzybami drożdżopodobnymi. Nieleczone zakażenie może prowadzić do poważnych problemów zdrowotnych. Warto również pamiętać, że ma ono zazwyczaj charakter przewlekły, a terapia jest długotrwała.
Dlaczego paznokcie są podatne na tę bakterię? Jak można się zarazić?
Paznokcie zbudowane są m.in. z keratyny, która stanowi doskonałą pożywkę dla tej bakterii. Jej rozwój następuje w sprzyjających warunkach temperaturowych – około 37°C, czyli w temperaturze ciała. Najczęściej bakteria zaczyna kolonizację w przestrzeni między paznokciem a stylizacją hybrydową. To właśnie tam gromadzi się pałeczka ropy błękitnej pod paznokciem. Do zakażenia może przyczynić się również używanie cudzych narzędzi do manicure i pedicure oraz korzystanie z usług salonów, w których nie są przestrzegane zasady higieny, nie prowadzi się dezynfekcji stanowiska pracy lub narzędzia są niewłaściwie sterylizowane.
Sprzyjające warunki do uaktywnienia się bakterii to także zbyt długie noszenie zapowietrzonych stylizacji, osłabienie odporności organizmu oraz predyspozycje genetyczne. Ryzyko zakażenia zwiększają różnego rodzaju urazy, rany oraz choroby paznokci, np. zmiany łuszczycowe. Dodatkowym czynnikiem ryzyka jest kontakt z zakażoną wodą, np. na basenie lub w jeziorze. Na szczególne ryzyko zakażenia narażeni są również specjaliści podologii, zwłaszcza podczas terapii chorobowo zmienionych paznokci, jeśli nie stosują odpowiednich środków ochrony osobistej. Dlatego tak istotna jest właściwa dezynfekcja w przypadku wystąpienia pałeczki ropy błękitnej.
Podsumowanie najistotniejszych aspektów
-
Profesjonalna diagnostyka i leczenie schorzeń stóp pozwalają skutecznie wyeliminować bolesne odciski oraz modzele.
-
Kompleksowe zabiegi podologiczne w Kłobucku zapewniają przywrócenie stopom pełnej sprawności oraz estetycznego wyglądu.
-
Badania mykologiczne umożliwiają precyzyjne dobranie leków, co znacznie przyspiesza proces leczenia infekcji grzybiczych.
-
Terapia wrastających paznokci z użyciem klamer ortonyksyjnych przynosi szybką ulgę bez interwencji chirurgicznej.
-
Specjalistyczny pedicure leczniczy stanowi bezpieczną alternatywę dla osób z cukrzycą i chorobami skóry.